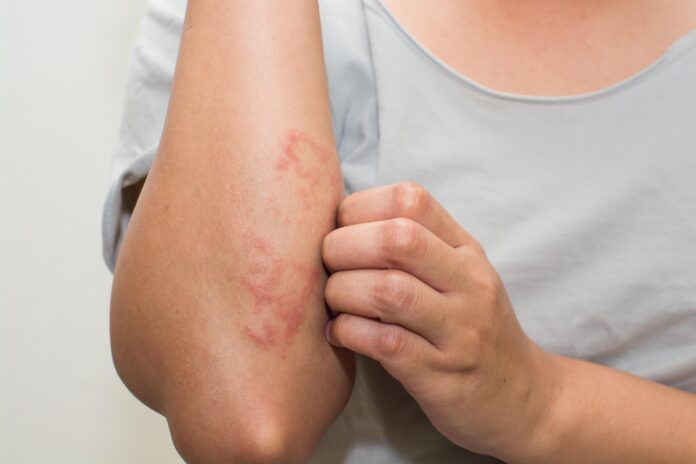
Picazón intensa, enrojecimiento, inflamación y hasta ampollas son algunas de las características más notorias de esta afección. Principalmente se presenta en la etapa de la niñez y suele ser molesta y alarmante, tanto para los padres como para los niños que la padecen. Las especialistas en dermatología de DIM CENTROS DE SALUD, Dra. María Florencia Florio y la Dra. Lorena Jaime, nos explican de qué se trata, sus características, tratamientos, cómo sobrellevar los brotes y las recomendaciones para una mejor calidad de vida.
Esta afección afecta a millones de personas en todo el mundo. Si bien no hay cifras exactas, el Reporte Global elaborado en 2022 por el International Eczema Council (1) expone que cerca de 223 millones de personas en el mundo conviven con esta afección, de las cuales aproximadamente 43 millones tienen de 1 a 4 años. En nuestro país, la Sociedad Argentina de Psoriasis declara que generalmente la patología se presenta entre el 15% y el 25% en la niñez o adolescencia y del 3% al 5% en adultos.
La Dra. Jaime amplía este panorama: “puede aparecer en cualquier momento de la vida, pero en la infancia es donde comienza con mayor frecuencia, el 60 % antes del año de vida y el 85% antes de los 5 años. La Dermatitis Atópica se encuentra en el 5% de la población general y en un 10 a 20% de la población infantil. Hasta el 70% de los niños atópicos, pueden experimentar la enfermedad espontáneamente antes de la adolescencia”.
¿QUÉ ES LA DERMATITIS ATÓPICA?
“La dermatitis atópica es una enfermedad inflamatoria y crónica de la piel. Se caracteriza por causar picazón intensa, sequedad y brotes de eccema. Es más común en niños, aunque los adultos también pueden presentarla. Está relacionada con una alteración en la barrera de la piel y una respuesta exagerada del sistema inmunológico”, revela la Dra. Florio. “Suele tener períodos de exacerbaciones o brotes y periodos de remisión”, agrega Jaime.
¿CUÁLES SON SUS SÍNTOMAS?
“Los síntomas más comunes son sequedad en la piel, el enrojecimiento, la inflamación y una picazón intensa. A veces pueden aparecer ampollas que luego forman costras. Las zonas más afectadas suelen ser los pliegues de los codos, las rodillas y el cuello”, define Florio. Según la edad se divide en tres fases que detalla la doctora Jaime:
Lactante: desde los tres meses hasta los tres años de vida. Se evidencian placas eritematosas vésico costrosas llamadas eccemas; en cara cuero cabelludo y en tronco siendo simétricas y más extensas. Los pacientes están irritables por el intenso prurito o picazón.
Infantil: Hay diferentes períodos evolutivos de las lesiones. Las lesiones aparecen en pliegues y zonas de flexión. Hay zonas más crónicas en la piel por el rascado intenso.
Adolescente y adulto: las lesiones están más en párpados, dorso de manos, y zonas de flexión.
Pueden aparecer también otras manifestaciones en piel como blefaritis, fisuras retroauriculares, queilitis, eccema en pezón, entre otros. Pitiriasis alba: manchas blanquecinas sobre piel seca frecuente en cara, brazos y hombros. Se ven más en el verano por el sol y se van con humectación. No se relacionan con parasitosis.
¿ES CONTAGIOSA?
La doctora Florio responde: “No, es una condición que tiene un componente genético, así como factores ambientales que influyen en su desarrollo, pero no se transmite de persona a persona”. La doctora Jaime completa: “en cuanto a su patogenia es importante destacar que, como ya se dijo, no es una enfermedad contagiosa, sino que es el resultado de la interrelación entre una predisposición genética, factores ambientales, el microbioma (gérmenes comensales cutáneos que tienen un papel protector), la alteración de la barrera cutánea y una alteración del sistema inmune. Y, además, es importante destacar que no se trata de una alergia”.
¿CÓMO SE DIAGNOSTICA?
Jaime manifiesta: “El diagnóstico es por sumatoria de síntomas y signos clínicos, antecedentes personales y familiares. La historia familiar o personal de atopia (asma, rinitis, etc.), el prurito, la xerosis o piel seca, las alteraciones del sueño y los factores de estrés o emocionales que pueden desencadenar los brotes orientan al diagnóstico. Existen scores que evalúan la gravedad de la patología y según los resultados el tratamiento adecuado.
¿QUÉ FACTORES SUELEN DESENCADENAR LOS BROTES?
“Varios factores pueden desencadenar brotes, entre los más comunes están el estrés, los cambios de temperatura (como el frío o el calor extremos), el uso de productos irritantes como ciertos jabones o detergentes, la exposición a alérgenos como el polen o los ácaros, e incluso algunos tipos de ropa, como la lana”, especifica la doctora Florio.
TRATAMIENTOS
“Principalmente se trata de informar y educar a las familias y pacientes para evitar factores desencadenantes: ambientales, alérgenos, etc. La consulta con el dermatólogo a cargo del niño y de su familia y la explicación clara y contención es fundamental para el acompañamiento de esta patología”, afirma la Dra. Jaime.
Se busca restaurar la barrera cutánea a base de emolientes o cremas específicamente diseñadas para pacientes atópicos sobre la piel sana y seca. Se indican baños cortos, agua tibia, jabones con ph5. Higiene y corte de uñas, evitar sobre calefaccionar la casa, utilizar ropa 100% algodón. Cortar etiquetas, evitar uso de perfumes, suavizante de ropa o maquillaje y pintarse uñas. No utilizar metales en ropa como botones que puedan contener níquel.
El tratamiento específico del prurito es a base de cremas emolientes, compresas húmedas, corticoides tópicos bajo indicación médica. El uso de antihistamínicos de primera generación sólo es de ayuda si el paciente tiene trastornos del sueño, pero no disminuyen la picazón ya que no es una alergia en sí. “También, en casos más severos, existen tratamientos sistémicos o biológicos. Y siempre es importante consultar a un dermatólogo para recibir un tratamiento adecuado” suma la Dra. Florio.
MEDIDAS PREVENTIVAS
- Mantener la piel bien hidratada usando cremas emolientes,
- Evitar el uso de productos agresivos para la piel
- Optar por ropa de algodón que no irrite
- Controlar el estrés
- Identificar y evitar los desencadenantes que puedan empeorar la condición.